La responsabilidad de las autoridades sanitarias recae en atender las necesidades de servicios sanitarios pero el margen de maniobra del que disponen se ve condicionado por la presencia de recursos limitados, por lo que aparece el racionamiento y la priorización. En este punto hay que distinguir entre racionamiento y determinación de prioridades.
El racionamiento es necesario cuando la combinación de necesidades y demandas superan a la disponibilidad de los recursos. Se viene diferenciando entre racionamiento implícito y explícito. El primero de ellos no identifica claramente qué servicios se dejan de proveer, no se conoce el criterio que se está aplicando conforme al cual se proveen servicios, tampoco existe la sensación de que el racionamiento se esté producieno. De forma diferente, en el racionamiento explícito, también llamado determinación de prioridades, sí se conocen o bien los criterios empleados en determinar qué servicios conviene proveer y qué otros no, o el resultado de aplicar esos criterios. No obstante, esta diferenciación no debe dar lugar a pensar que se dan estas tipologías por separado. En la gran mayoría de sistemas sanitarios el racionamiento se concibe como un continuum, en el que se dan elementos implícitos y explícitos.
La determinación de prioridades es un ejercicio complejo en el que influyen múltiples factores (British Medical Journal Pub.Group, 1994; Lightfoot, 1995; Coast y cols, 1996; Malek, 1996; Jordan y cols, 1998). Los criterios para la priorización pueden incluir aquellos de cariz técnico como la eficiencia, la equidad, la edad… (Goodman y Graig, 1982; Hurley y cols, 1997), u otros de connotación más social, que cuenten con la participación de la población y sus preferencias respecto a necesidades y servicios.
Un estudio publicado por Ham y Locock ha podido identificar una gran variedad de criterios que utilizan las autoridades sanitarias de distintos países para la determinación de prioridades de servicios. Algunos de estos criterios son los siguientes:
Condiciones que son causa importante de muerte prematura y/o evitable
Calidad de vida e impacto de los servicios sobre la calidad de vida
Morbilidad
Evidencia científica sobre seguridad, efectividad, coste-efectividad
Prioridades nacionales, regionales
Mejora del acceso y aceptación
Oportunidades para la reducción de costes
Presiones de médicos de primaria, de la comunidad...
Equidad y elección del consumidor
Factibilidad en la implementación
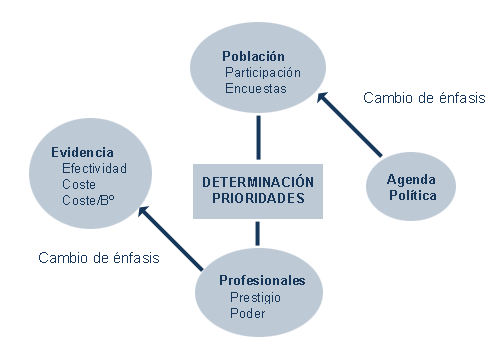
La introducción de elementos nuevos en el debate sobre la priorización como son la evidencia científica sobre efectividad o coste-efectividad, así como la participación de la población en estos procesos de priorización ha llevado a que el racionamiento se asiente cada vez menos en la agenda política específica o en el poder de los profesionales en un contexto concreto, y más en la participación de la población y en el papel de la evidencia científica, tal y como ilustra el gráfico 2.
Gráfico 2. Cambios de énfasis en el racionamiento y la determinación de prioridades
Existen muchos ejemplos de racionamiento en el día a día de la atención sanitaria así como en las propuestas de reforma de los sistemas sanitarios. Así, podemos hablar de racionamiento, por ejemplo, al referirnos a la aplicación de determinados copagos por servicios prestados o si éstos se cobran en su totalidad. Este tipo de racionamiento de demanda se plantea también como medida de concienciación sobre el consumo de servicios, pero constituye uno de los instrumentos más utilizados por otros mercados para adecuar oferta y demanda: seleccionar de acuerdo con la capacidad de pago de los individuos.
El racionamiento de la demanda de servicios puede venir también definido por otros factores como pueden ser la limitación en el acceso por medio de distancias, información disponible o plazos.
En el caso de la oferta también encontramos racionamiento. Así, por ejemplo el filtrado es un mecanismo en muchas ocasiones coherente para limitar la demanda de servicios o de pruebas. Ejemplos de filtros los encontramos en los programas de cribado o en la potenciación de la capacidad resolutoria de la atención primaria. Por último cabe destacar el racionamiento como retraso en el tiempo a la hora de recibir atención sanitaria. Un ejemplo frecuente en muchos sistemas sanitarios lo componen las listas de espera para determinadas intervenciones.
La aplicación de criterios explícitos al racionamiento, la ya mencionada determinación de prioridades, ha tenido en los casos de Holanda y Oregón dos ejemplos ilustrativos. Para ver en más detalle las características de los procesos de determinación de prioridades de estos dos casos así como de otros como Nueva Zelanda, Noruega, Suecia, Reino Unido o Finlandia puede consultarse "International Approaches to priority Setting in Health Care", Handbook Serries 25, de Chris Ham y Louise Locock, Universidad de Birmingham.
